פמיניזם קשור במידה רבה לזכות לבחור. לבחור כיצד להיראות, כיצד לדבר ומה לומר, הזכות להחליט החלטות על גופנו. שאלה שמעסיקה נשים רבות בגיל הפוריות הוא בחירת אמצעי מניעה יעיל ובטוח, שיענה על הרצונות והאמונות שלהן. ההיכרות עם האפשרויות השונות נותן לנו פתח לשאול את עצמנו ואת הרופאה שאלות שרלוונטיות לחיים ולרצונות שלנו, להתייעץ בצורה מושכלת, ולבחור את הדרך המתאימה לנו יותר בכל רגע נתון (אם בכלל מחליטות לבחור באמצעי כלשהו). כתבה זו מסדרת אמצעי מניעה, תעסוק בהתקן התוך רחמי.
התקן תוך רחמי (IntraUterine Device, IUD), כמו שהשם מרמז, הוא התקן היושב בתוך הרחם, שמטרתו למנוע הריון. כואב לומר, אבל ההיסטוריה של ההתקנים היא עגומה: ראשיתה בתחילת המאה ה-20, אז היה מדובר בהתקנים פרימיטיביים שגרמו זיהומים רבים. בהכנה לקראת כתיבת הפוסט, נחרדתי לגלות שהיה זה דווקא רופא גרמני בתמיכת המשטר הנאצי, שפיתח את ההתקן הבא, מתוך אמצעי להגבלת ילודה בקרב האוכלוסיות שהמשטר רצה לדכא. רק ב-1950 בארצות הברית השתכלל ההתקן לצורה המוכרת היום, ונחשב לדור הראשון של ההתקנים, שמאז עוד זכו לדורות נוספים.
מאז המצאתם, עברו ההתקנים כברת דרך ארוכה, והפכו בעלי יתרונות רבים. למעשה, כמה מחקרים אשר השוו אחוזי סיפוק של נשים מאמצעי המניעה שלהן, הראו כי האחוז הגבוה ביותר נרשם אצל נשים שהשתמשו בהתקן (או באמצעי ארוך טווח עורי, עליו בהזדמנות אחרת). הממצאים של מחקרים אלה עקביים בין אוכלוסיות נשים שונות, וכללו פרמטרים שונים הקשורים לחיי היום יום ולמניעת הריון.
שימוש בהתקן
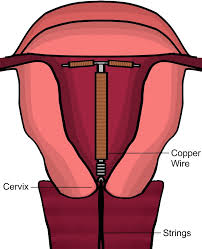
ההתקנים נראים כסליל/חוט דק, אשר לאחר ההכנסה לרחם נפתחים לצורות שונות לפי סוג ההתקן. הם מגיעים במגוון צורות, כשהצורה השכיחה היא צורת T. הם מוכנסים בצורתם ה"מקופלת" או ה"ארוזה", ונפתחים מחדש בתוך הרחם. בקצה ההתקן ישנו מתקן/חוט שמאפשר את ההוצאה לפי הרצון והצורך. גם ההכנסה וגם ההוצאה מבוצעות בחדר הרופאה לאחר בדיקה גניקולוגית, ובאותה התנוחה של הבדיקה, תוך שימוש ב"מפסק" (ספקולום). הן אינן פעולות נעימות, ויתכנו התכווצויות וכאב, אך הפרוצדורה לא דורשת חדר ניתוח או הרדמה.
את ההתקן ניתן להכניס בכל שלב של המחזור החודשי (בניגוד לגלולות, אותן צריך להתחיל ביום הראשון של הוסת), אך הזמן המומלץ הוא דווקא בזמן דימום הוסת, כיוון שאז צוואר הרחם רך יותר והסיכוי להריון הוא מינימלי. לפני ההחדרה מומלץ ליטול משכך כאב, וחלק מהרופאות נותנות גם אנטיביוטיקה (אם כי הצורך בכך לא ודאי וזה שונה אצל כל רופאה). מיד אחרי הפעולה ניתן לחזור לפעילות רגילה ולפעילות מינית, לפי הנוחות (משתנה כמובן אצל כל אשה, אך לרוב מדובר בתקופה קצרה).
כיום ישנם שני סוגים עיקריים של התקנים – התקן נחושת והתקן הורמונלי.
התקן הנחושת מונע הריון בכמה דרכים:
1) מפריע פיזית בכניסת זרע אל החצוצרות, ולכן מפריע בהפריה עצמה.
2) במידה והתרחשה הפריה (כאמור, הסיכוי לכך יורד), הוא מפריע פיזית לקליטת הביצית ברירית הרחם ומפריע להשרשה ולהתפתחות הריון.
3) סביר שגם לנחושת עצמה יש תפקיד במניעת ההריון בצורה כימית שטרם מובנת לגמרי, והמחשבה היום היא שחלקיקי נחושת מעטים מתנתקים מההתקן ומשפיעים על רירית הרחם, על הביצית ועל הזרע בצורה שמפריעה ליצירת הריון.
לאחר 10 שנים של שימוש, מומלץ להוציא/להחליף את התקן הנחושת, אם טרם הוצא קודם לכן.
התקן הורמונלי (בארץ מוכר כ"מירנה", Mirena) הוא התקן המצופה בהורמון הפרוגסטרון. דרכי הפעולה שלו דומות לשל התקן הנחושת, עם אפקטים נוספים: הפרוגסטרון גורם לריר בצוואר הרחם להפוך צמיגי, מה שמקשה על כניסת זרע. הוא גם גורם לרירית הרחם להיות בלתי מתאימה לקליטת הריון, ובכך נותן עוד אלמנט של הגנה.
התקן הורמונלי מתאים גם לנשים שמכל סיבה לא יכולות/רוצות ליטול אמצעי מניעה המכיל אסטרוגן (כמו שמכילות רבות מהגלולות), והוא גם מפחית בהדרגה גם את כמות הדימום הוסתי, בניגוד להתקן נחושת שלא משפיע על הדימום. מומלץ להחליף את ההתקן ההורמונלי לאחר כ-5 שנים של שימוש.
יתרונות התקן תוך רחמי
– יעיל מאד במניעת הריון (99.2% יעילות במניעת הריון עבור התקן נחושת, ו-99.8% עבור התקן הורמונלי)
– לא דורש לזכור שום דבר (כמו נטילת גלולות)
– מניעת ההריון מתחילה מיד בהכנסה, ונפסקת עם ההוצאה
– ניתן לבצע כמעט מיד אחרי לידה, וגם בזמן הנקה
– לא מעלה סיכון לקרישיות יתר של הדם, ובטוח גם בנשים מעשנות ובנשים שסובלות ממיגרנות (בניגוד לגלולות, למשל, שבשילוב עם עישון מעלה סיכון לאירועי קרישיות דם)
– עלות חד פעמית
– לא נדרשים ביקורים במרפאה לצורך מרשמים חוזרים
חסרונות התקן תוך רחמי
– סיכון לפליטת/נדידת ההתקן. סיכון של כ-2-10% לפי מחקרים שונים, לרוב כאשר הכנסת ההתקן מתרחשת זמן קצר לאחר לידה. מסיבה זו מומלץ לנשים עם התקן לנסות ולחוש על בסיס סדיר את החוט שבקצהו.
כל שאר הסיבוכים המפורטים מטה נדירים:
– פעולה חודרנית, עם סיכון לגרימת נזק/פציעה בהחדרה ובהוצאה
– במידה ונוצר הריון עם השימוש בהתקן, הסיכוי כי יהיה מדובר בהריון חוץ-רחמי גבוה יותר, והסיכון להפלה גבוה (בניגוד לגלולות, שככל הידוע לא פוגעות בעובר/ית במידה וישנו הריון)
– התקן לא מגן מפני מחלות מין, וחלק מהמחלות יכולות להיות חמורות יותר בנוכחות התקן מאשר בלעדיו (לדוגמא זיהום במערכת המין, שמתקדם לדלקת באגן. חשוב לציין שסיבוך זה של מחלות מין יכול לקרות גם בלי התקן, אך בשיעורים נמוכים יותר)
– לא מתאים לשימוש בשנה הראשונה לאחר דלקת אגן שנובעת ממחלת מין
– כאב ודימום יכולים להופיע גם כמה שבועות לאחר ההחדרה
– לא מתאים לנשים עם בעיות גניקולוגיות מסוימות (דורש בדיקת רופאה), או מחלות המשפיעות על מערכת החיסון, כלוקמיה, HIV, ועוד.

ברמה הפרקטית – אם מחליטות להכניס התקן, מומלץ לברר מראש עם רופאת הנשים, כיוון שלא כולן מבצעות את הפרוצדורה, וחלקן מעדיפות שלא להכניס התקן לנשים שטרם הרו ומעוניינות להרות בעתיד. במידה ומעוניינות, רופאת הנשים נותנת מרשם לסוג המבוקש, אותו רוכשות בסכום חד פעמי (לרוב עם השתתפות מקופת החולים), ומגיעות לפגישה נוספת לצורך ההכנסה
התקן תוך רחמי
http://emedicine.medscape.com/article/1998022-overview
אחוזי סיפוק מאמצעי מניעה ארוך טווח (התקן תוך רחמי ושתל תת עורי)





19 תגובות
תודה. מחכה להמשך 🙂
האם ההתקן ההורמונלי מסדיר את המחזור כמו גלולות למניעת הריון?
ההתקן ההורמונלי לא מסדיר את המחזור ואת הוסת, ובחלק מהמקרים אפילו עושה את ההפך. יתכן שבחודשים הראשונים לשימוש המחזור יהפוך לא סדיר, ובין לבין יופיעו דימומים או הכתמות. בהמשך (אחרי כ-3-6 חודשים) הדימום יכול להשאר לא סדיר / להפוך לחלש / להיעלם לגמרי.
שאלה – האם נכונה הטענה שלהתקן הורמונלי תופעות לוואי דומות לאלה של גלולות? מבחינת חשק מיני ודכאון בעיקר……
היי טלי. ההתקן ההורמונלי יכול לגרום לתופעות הלוואי שציינת, אבל בשכיחות נמוכה יותר ובעוצמה קטנה יותר בהשוואה לגלולות. זה נובע ממשתי סיבות:
1) התקן הורמונלי לא מכיל אסטרוגן, כמו שמכילות הגלולות המשולבות, ואסטרוגן הוא אחראי עיקרי להרבה מתופעות הלוואי. ובכל זאת, גם הפרוגסטרון שבהתקן ההורמונלי יכול לגרום לתופעות הלוואי האלה, אך במידה פחותה. כמו עבור גלולות שמכילות רק פרוגסטרון (סרזט, מיקרונור וכדומה).
2) ההורמונים מההתקן ההורמונלי לא עוברים דרך הכבד, כמו שעוברים ההורמונים שבגלולות (בעצם הגלולות עוברות דרך מערכת העיכול, וההתקן לא). גם זה מפחית את תופעות הלוואי ההורמונליות.
ובכל זאת – מה שכתבתי כאן זה עניין סטטיסטי. בסופו של דבר כל אשה מגיבה אחרת לאמצעי מניעה שונים, וצריך רק לקוות שהסטטיסטיקה תעבוד לטובתנו 🙂
תודה רבה
מדוע אין וסת לרוב הנשים שיש להן התקן הורמונלי?
האם ההורמון (שדומה לפרוגסטרון) מדמה למעשה מצב של היריון ככה שלא בכל חודש ביצית אחת תתפתח ויתקיים תהליך הביוץ?
או שהיעדר הוסת קשור דווקא לתהליך אחר שההורמון גורם לו?
אשמח להסבר הפיזיולוגי.
בקרוב אסגור שנתיים עם התקן הורמונלי ואני חוששת שהיעדר מחזוריות סדירה והיעדר וסת (יש מעו דימום/כתמים מדי פעם אבל זה לא מה שהיה..) משפיע עלי מבחינה רגשית.
היי ש. כן, בהרבה מקרים הפרוגסטין מדכא ביוץ, ובמקביל גורם לרירית הרחם להיות דקה יותר (ולכן היא גם לא מתאימה לקליטת ביצית מופרית, וגם נוטה פחות לדימום).
אני גם שמעתי שהתקן לא מומלץ לנשים שעוד לא ילדו (או נשים צעירות בכלליות). את יודעת להסביר מדוע?
היי חמוטל. זה מאד תלוי באסכולה של הרופא/ה. יש תפיסה לפיה לא מומלץ לבצע פרוצדורות חודרניות בנשים שטרם ילדו מחשש לפגיעה בפוריות בעתיד. עם זאת, הסיכוי לפגיעה בלתי הפיכה בפוריות היא נמוכה יחסית, ועל אחת כמה וכמה עם סוגי התקנים חדשים יותר שיצאו לאחרונה לשוק.
הי, תודה על המידע!
אם מכניסים את ההתקן ומתברר שהיה הריון (בן כמה ימים) מה הסיכונים?
לפני הכנסת התקן תוך רחמי יש לשלול הריון. שלילת הריון מתבצעת על ידי תשאול לגבי הוסת האחרונה וקיום יחסים לא מוגנים, ועל ידי בדיקת הריון בשתן או בדם. בנוסף, נהוג להכניס את ההתקן במהלך ימי הוסת, או מיד לאחר לידה/הפסקת הריון.
היי רציתי לשאול לגבי הוצאה של התקן. ככול שאני מבינה כשמכניסים הוא מקופל או סגור ואז נפתח ברחם, אם כך אז ההוצאה היא כשהוא פתוח? זה לא כואב או עלול לפצוע?
זו שאלה מצוינת. ההתקנים גמישים יחסית, וכאשר הרופא.ה מושכת את חוטי ההתקן החוצה, הזרועות של ההתקן מתקפלות כלפי מעלה. הכאב בהוצאה הוא אינדיבידואלי, כמו בהכנסה, וקשה לחזות אותו מראש. מרבית הנשים לא מדווחות על כאב או פציעה, אבל תמיד כדאי להתכונן לאפשרות הזאת כדי להגיע מוכנות במידה והיא תתממש (למשל, לתכנן כמה ימים קלים יותר למחרת הפרוצדורה, להכין מראש משככי כאב, וכמובן שלשאול את הרופא/ה על על הנושא).
שאלה: כמן זמן לאחר ניתוח קיסרי ניתן להחדיר התקן (מונה ליזה)? האם יש להמתין 6 שבועות, או שמספיק שהדימום נפסק?
היי רחל. ד"ר מורן אגסי זייטלר עונה: "מינימום 6 שבועות. מציעה להמתין אפילו 12, פחות סיכון לפליטה של ההתקן או פגיעה בצלקת."
שאלה נוספת בעניין: כרגע אני עם גלולות פומיניק, מורידות חזק את החשק המיני אבל אין לי דימום או כתמים. האם ייתכן שאם אעבור להתקן יתחיל לי הכתמות ודימומים? (אפסיק עם הגלולות) מתלבטת מה לעשות ואיזה התקן יותר יתאים לי ולגיל שלי. בת 41, 3 חודשים אחרי קיסרי (אחרי לידה רגילה ו4 קיסריים סהכ). תודה רבה רבה.
התקן קלינה ועישון ?
היי אורית. באופן כללי לא מומלץ לעשן תוך כדי נטילת אמצעי הורמונליים. עם זאת, מבין כל ההורמונים, הסיכון הוא הכי גדול עם גלולות (שמכילות אסטרוגן ונלקחות בבליעה) ומשמעותית יותר נמוך עם התקן הורמונלי (שמכיל פרוגסטרון בלי אסטרוגן, ופועל יותר מקומית ולא דרך מערכת העיכול). בכל המקרים, הסיכון עולה עם הגיל, והשילוב של עישון והורמונים הופך מסוכן יותר מעל גיל 35.